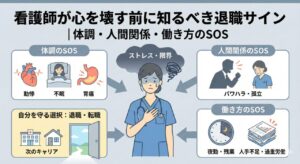
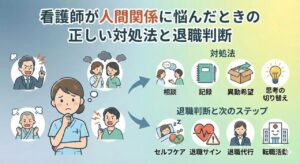
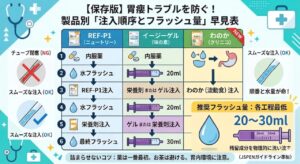
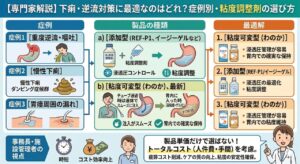
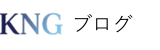「訪問診療の先生に報告したのに、ケアマネには全く伝わっていなかった」
「訪看からのFAXが診療時に届いておらず、薬の調整が遅れてしまった」
在宅医療の現場で働いていると、こうした「情報のエアポケット」に冷や汗をかく瞬間が何度もありますよね。
私自身、救急や重症心身障害の現場を経て、現在は訪問診療クリニックの事務長を務めています。
立場が変わっても、多職種連携の難しさは常に高い壁だと感じています。
しかし、この「ズレ」を放置するとどうなるでしょうか。
患者様の不安を煽るだけでなく、最悪の場合は不必要な再入院リスクに直結しかねません。
この記事では、厚労省の最新データや現場のリアルな実例を交えながら、訪問診療・訪問看護・ケアマネの間で起きる「連携のズレ」の原因と、明日からできる解決策を徹底解説します。
なぜ「連携のズレ」は起きるのか?構造的な3つの原因
個人の資質や「忙しさ」のせいにする前に、まずは「構造的な原因」を理解する必要があります。
厚生労働省の「令和5年度 在宅医療・介護連携推進支援事業に係る調査報告書」などでも、多職種連携を阻害する要因として以下の3点が浮き彫りになっています。
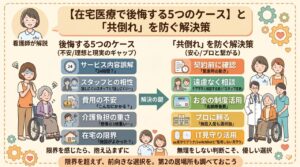
医師は月2回、訪問看護は週1〜3回、ケアマネジャーは月1回。
訪問頻度が根本的に違うため、それぞれが持っている「情報の量と鮮度」に大きな格差が生まれます。
最新の調査でも、ケアマネジャーの地域連携ネットワーク参加率は約2割にとどまっています。
「医療機関はFAX文化」「ケアマネは電話中心」「新しい事業所はチャット」と手段がバラバラなため、情報が迷子になります。
医療従事者は「病気を治す・症状を抑える(Cure)」視点で語りますが、介護職は「どう生活を支えるか(Care)」を重視します。
このニュアンスの違いが、深刻な認識のズレを生みます。
現場では、具体的にどのようなすれ違いが起きているのでしょうか。
私がこれまで経験した事例や、同僚たちからの相談をもとに整理しました。
1. 訪問診療医・クリニック側の言い分
医師のリアルな悩み
- 「状態変わりなし」という短い看護記録だけでは、処方調整の判断が全くできない。
バイタルだけでなく、食事量や顔色など『変化の予兆』を知りたい。 - ケアマネさんから「ご家族が薬を変えてほしいと言っている」と連絡が来るが、医学的根拠が不明瞭で困る。
2. 訪問看護師側の言い分
訪問看護師のリアルな悩み
- 医師からの指示書に「適宜点滴」とあるが、終了条件(水分が何ml摂れたら中止か等)が書かれておらず、現場で独自の判断ができない。
- 診療後に処方が大きく変わったことを知らされず、古い薬を残薬としてそのまま管理してしまった。



現場で医師や家族の板挟みになり、報告一つに神経をすり減らす毎日は本当に大変ですよね。
実は、少しの伝え方のコツで医師との連携が劇的にスムーズになり、あなたの精神的負担を減らす方法があります。
訪問看護師のリアルな悩みと、人間関係をこじらせない3つの処方箋
3. ケアマネジャー側の言い分
ケアマネジャーのリアルな悩み
- 医療的な「予後(あとどのくらい自宅で過ごせるか)」が共有されないため、サービスの区分変更や看取りの準備が手遅れになる。
- 医師や看護師が専門用語ばかりで話すため、ヘルパーさんに必要な「生活上の留意点」へ翻訳するのが非常に難しい。
連携ミスの多くは、実は「相手の職種がどこまで対応できるか」という認識のズレから始まります。
まずは各職種の役割と限界を、正しく把握することが解決の第一歩です。
見落とされがち!最大の被害者は「伝書鳩」になる家族
専門職同士の連携がうまくいかない時、そのしわ寄せはどこにいくのでしょうか。
答えは、「患者様のご家族」です。
各事業所が直接連絡を取り合わないため、ご家族が「お医者さんがこう言っていました」「看護師さんにはこう伝えてください」と、伝書鳩のように伝言ゲームを強いられるケースが後を絶ちません。
「先生には言いにくいから、ケアマネさんから伝えて…」
こうした気疲れの積み重ねが、ご家族の『介護うつ』や疲弊を加速させます。
もし今、ご家族が各所への連絡や日々の介護で疲弊しきっているなら、まずは「毎日の家事」から少しでも手を引く工夫が必要です。


伝言ゲームに家事、介護…「もう限界」と感じるのは、あなたが頑張りすぎている証拠です。
介護保険の枠を超えたプロの力を賢く借りることで、自分自身の時間と笑顔を取り戻すことができます。
【保存版】在宅介護を劇的にラクにする「自費サービス」神5選と、後悔しない費用対効果
ズレを解消しチーム力を高める「3つの解決策」
「もっと密に連絡を取り合おう」という精神論では何も変わりません。
重要なのは「仕組み」で解決することです。
私が事務長として実際に導入し、効果を感じた3つの施策をご紹介します。
① ICTツール(MCS等)の導入と「運用ルール」の徹底
FAXや電話は「言った、言わない」の最大の原因です。
完全非公開型医療介護SNSである「MCS(メディカルケアステーション)」などのツール活用は、これからの時代必須級と言えます。
ただし、導入するだけでは全く意味がありません。
現場が疲弊しないための「ルール作り」がセットです。
例えば、以下のようなルールのもと運営します。
- 「既読」=「了解」とみなす
(「承知しました」「ありがとうございます」だけの返信は不要にし、通知疲れを防ぐ) - 「緊急」と「報告」のタグ付けをする
(多忙な医師が、パッと見て優先度を判断できるようにする) - 写真や動画を積極的に活用する
(褥瘡の状態や本人の表情は、テキストの100倍の情報量がある)


ICTの導入は難しく感じますが、まずは「監視感のない見守り」で現場の状況を可視化することから始めてみませんか?
チーム全員が同じ映像やログを共有できれば、憶測による報告ミスはゼロになります。
【実例】親が嫌がらない!SwitchBotを使った「プライバシー配慮型」のIT見守り術
② 初回カンファレンスで「役割の境界線」を引く
退院時カンファレンスや初回訪問の顔合わせの際、なんとなく挨拶して終わっていませんか?
最初の段階で、以下の項目を明確に言語化しておくことが最大のトラブル予防です。
| 確認項目 | 具体例・決めるべきこと |
|---|---|
| 緊急時の連絡順位 | 平日日中は訪看ステーションへ。 夜間休日はクリニックの当直医へ。 |
| キーパーソンの分担 | 「医療判断は長男に確認する」 「日々の介護方針は同居の長女に確認する」 |
| ゴールの共有(ACP) | 「最期まで自宅で看取る」のか。 「家族が限界になれば入院させる」のか。 |
③ 事務的な文書に「一言添える」文化を作る
指示書や報告書といった公的な文書には、なかなか書けない「ニュアンス」があります。
この行間を伝える努力が、血の通った連携を生みます。
一言添える具体例
【医師から訪看へ】
「ご家族の不安が強いので、今週は頻回に入って安心させてあげてください」
【訪看から医師・ケアマネへ】
「医学的には安定していますが、奥様の介護疲れが限界に近いです。ショートステイの検討をお願いします」
この「ちょっとした一言」こそが、ケアマネのサービス調整や医師の処方判断の最大のヒントになります。
板挟みで「限界」を感じている医療・介護従事者へ
ここまで解決策をお伝えしましたが、あなたがどれほど努力しても、
「連携する気がないクリニック」「情報共有を嫌がるステーション」が相手では、どうにもならない事があります。
それはあなたの個人の問題ではなく、「職場の運営体制」そのものが腐敗している証拠です。
いくら工夫しても『連携の壁』に阻まれ、板挟みに疲弊してしまったら。
あなたが壊れる前に、もっと風通しの良い職場環境を探してみませんか?
どれだけあなたが連携のために尽力しても、組織全体に「共有する文化」がなければ、その努力はただ心身を削るだけになってしまいます。
ICTが当たり前に活用され、多職種が尊敬し合える「本当に風通しの良い職場」は、探し方ひとつで必ず見つかります。
【2026年最新】現役ナースが厳選!「人間関係・連携の良さ」で選ぶべき転職サイト5選
多職種連携に関するよくある質問
- 訪問診療と訪問看護の連絡はどこまで共有すべきですか?
-
急変や状態変化、薬剤の変更、ご家族の強い不安などは「即時連絡」が基本です。
日常的な変化については、独自の報告フォーマット(チェックリスト等)を作成しておくと、お互いの負担なくスムーズに共有できます。 - 医療と介護で支援の方針がズレてしまった場合、誰が調整役になりますか?
-
基本的には全体のコーディネーターである「ケアマネジャー」が調整を行います。
しかし、医学的な判断が強く絡む場合や、看取りのフェーズにおいては、訪問診療の医師が主導してカンファレンスを開くことも有効です。 - ICTツール(MCSなど)を導入する際、家族の同意は必要ですか?
-
はい、必須です。
個人情報や医療情報をネットワーク上でやり取りするため、事前にセキュリティ対策について説明し、文書で同意を得る必要があります。初回訪問時に必ず説明するフローを作るとスムーズです。
後悔しないために「連携に強いクリニック」を見極める基準を知っておいてください。
まとめ|連携の主語は常に「患者様・ご本人」
連携がうまくいかない時、私たちはつい「あの事業所は…」「あの先生は融通が利かない…」と、主語を『相手』にしてしまいがちです。
しかし、最も困り、不安を感じているのはサービスを受ける患者様ご本人とご家族です。
「この患者様にとって、今のチーム体制は本当に安心できるものか?」
この問いを常に持ち、FAX一本、電話一本の質を見直すことから始めてみませんか。
ICTツールの活用や、ちょっとした報告の工夫で、地域の在宅医療の質は確実に向上します。
連携トラブル以外にも、在宅医療では「こんなはずじゃなかった」という想定外の事態が起こりがちです。
よくある失敗パターンを予習し、先回りで対策を打っておきましょう。