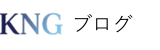「住み慣れた家で最期まで過ごさせてあげたい」
そう願いつつも、「家族だけで介護できるのか?」「急変したらどうする?」という不安で立ち止まってしまう方は非常に多いです。
私はこれまで看護師として救急や重症心身障害の現場に立ち、現在は訪問診療クリニックの事務長として、多くのご家族の「決断」に寄り添ってきました。
結論から言うと、在宅医療は「家族の覚悟」だけでなく「正しい制度とサービスの利用」があれば、決して怖いものではありません。
この記事では、現場の視点から在宅医療のリアルなメリット・デメリットを比較し、さらに一番気になる「費用」や「導入の流れ」まで詳しく解説します。
きれいごと抜きで解説しますので、後悔しない選択の参考にしてください。
在宅医療(訪問診療)とは?
在宅医療とは、通院が困難な方に対して医師や看護師が自宅を訪問し、計画的な医療を行う仕組みです。
ただ「家で寝ている」だけでなく、病院と同等の処置(点滴、酸素吸入、痛みの緩和ケアなど)を自宅で受けられるのが特徴です。
【往診と訪問診療の違い】
- 訪問診療:月2回など、決まった日時に医師が訪問する(基本スタイル)。
- 往診:発熱や急変など、突発的な事態の要請に応じて訪問する。
厚生労働省の調査によると、一般国民の約6割以上が「自宅で療養したい」と望んでいます。
国もこのニーズに応えるため、24時間365日対応できる「在宅療養支援診療所」の整備を急ピッチで進めています。
【比較表】在宅医療のメリット・デメリット
病院や施設と比べた際の、在宅医療の主な特徴を整理しました。
| 項目 | 在宅医療(自宅) | 病院・施設 |
|---|---|---|
| 環境 | リラックスできる 自分らしい生活 | 安心だが規律がある 集団生活 |
| 面会 | 24時間自由 ペットも可 | 制限あり 感染症対策で不可も |
| 家族負担 | 大きい (介護・見守り) | 少ない (プロにお任せ) |
| 緊急時 | 医師到着まで タイムラグあり | 即座に対応可能 |
メリット:最期の時間を「自分らしく」
- 大切な人とずっと一緒にいられる
面会時間を気にせず、お孫さんやペットと触れ合う時間は、患者さんの表情を劇的に明るくします。 - 生活リズムを崩さない
好きな時間に起き、好きなものを食べる(可能な範囲で)。病院のスケジュールに縛られない自由があります。 - 通院の負担ゼロ
「通院のためのタクシー手配」「長い待ち時間」がなくなり、ご本人も家族も体力を温存できます。
認知症の方の場合、入院すると環境の変化で症状が悪化(せん妄など)することがありますが、自宅に戻ると穏やかになり、会話が増えるケースを数多く見てきました。
「環境の力」は医療薬以上に偉大だと感じます。
デメリット:家族の負担と不安
良いことばかりではありません。ここを直視しないと在宅医療は破綻します。
- 「キーパーソン」の負担が激増する
毎日の食事作り、排泄介助、服薬管理。主介護者となる家族(キーパーソン)が倒れてしまうリスクがあります。 - 「夜間」の不安
夜中に痰が詰まったらどうする?熱が出たら? 家族だけで判断しなければならない瞬間への恐怖があります。 - 住環境の整備が必要
介護ベッドの搬入スペース確保や、手すりの設置など、家を「小さな病室」にする準備が必要です。



在宅介護で家族が真っ先に限界を感じるのは「毎日の献立作り」です。
一般的な健康食から、持病に合わせた制限食まで、プロの手を借りることで介護の負担は劇的に軽くなります。
現役看護師が厳選!高齢者向け宅配食おすすめランキング5選|失敗しない介護食の選び方
在宅医療にかかる費用は?(月額目安)
「自宅に来てもらうなんて、すごく高いのでは?」と心配されますが、実際は公的医療保険が適用されます。
以下は、75歳以上(1割負担)の方が、月2回の訪問診療を受けた場合の一般的な目安です。
| 自己負担割合 | 月額費用の目安 |
|---|---|
| 1割負担 | 約 7,000円 〜 12,000円 |
| 3割負担 | 約 20,000円 〜 40,000円 |
※薬剤費、検査費、訪問看護費用は別途かかります。
※管理料や加算(酸素や胃ろうの有無など)により変動します。
高額療養費制度で上限が決まっています
医療費が高額になった場合でも、「高額療養費制度」により、自己負担の上限額が決まっています。
例えば、75歳以上で一般的な所得の方(1割負担)の場合、外来(在宅医療含む)の上限は月額18,000円です(令和4年10月改定時点)。
つまり、どれだけ手厚い医療を受けても、青天井に請求されることはありません。



医療費の仕組みは複雑で「結局いくら払うの?」と不安になりますよね。
在宅医療だけでなく、入院や手術も含めた「お金の守り方」を知っておかないと、申請漏れで数万円の損をすることもあります。
知らないと損する「公的医療保険」の全知識|自己負担を最小限に抑える方法
失敗しないための「チーム体制」の作り方
在宅医療を成功させる鍵は、「家族だけで頑張らないこと」です。
以下のようなプロフェッショナルを巻き込み、チームを作りましょう。
- 訪問診療医:全体の司令塔。
24時間連絡がつくクリニックを選びましょう。 - 訪問看護師:実際のケアの要。
週に数回訪問し、状態観察や家族への指導を行います。 - ケアマネジャー:介護保険サービスの調整役。
ベッド手配やヘルパー調整を行います。 - 訪問薬剤師:薬の管理や飲み合わせのチェックを自宅で行います。
特に「訪問看護」は在宅生活の生命線です。
医師は毎日来られませんが、訪問看護師と連携することで「何かあっても電話すればすぐ相談できる」という安心感が生まれ、家族の精神的負担が劇的に減ります。
在宅医療を始めるまでの流れ
「そろそろ退院して家で過ごしたい」と思ったら、以下の手順で進めます。
病院の「地域連携室」や医療ソーシャルワーカー(MSW)に、在宅療養を希望する旨を伝えます。
病院から紹介を受けたり、自分で地域のクリニックを探したりして、受け入れ先を決めます。
病院スタッフ、在宅医、ケアマネジャー、ご家族が集まり、退院後のケア方針を話し合います。
介護ベッドなどを搬入し、退院。その日から訪問診療や訪問看護がスタートします。


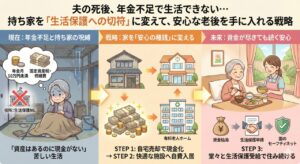
「何をどこで買えばいいの?」と迷う時間はもったいないです。
ドラッグストアで闇雲に買い揃える前に、現役看護師が自宅ケアで本当に重宝した「神アイテム」だけをリストで確認してください。
3分でわかる!在宅介護の準備リスト|看護師が選ぶ「神アイテム」10選【ドラッグストアは損】
在宅医療に関するよくある質問
- 独り暮らしでも在宅医療は受けられますか?
-
はい、可能です。実際に独居で最期まで過ごされる方も増えています。ただし、訪問看護やヘルパーの頻回な介入、緊急通報システムの導入など、家族同居の場合よりも手厚いサポート体制を組む必要があります。地域の包括支援センターやケアマネジャーにご相談ください。
- 夜中に容態が急変した場合はどうすればいいですか?
-
24時間対応の在宅療養支援診療所であれば、夜間・休日問わず専用の連絡先につながります。まずは電話で医師や看護師の指示を仰ぎ、必要であれば往診や救急搬送の手配を行います。事前の契約時に、緊急時の連絡フローを必ず確認しておきましょう。
- 家族が介護疲れしてしまわないか心配です。
-
家族だけで抱え込まないことが最も重要です。「レスパイト入院(介護休暇のための入院)」や「ショートステイ」を利用し、家族が休む時間を確保することも在宅医療を続けるコツです。限界が来る前に、医療スタッフやケアマネジャーにSOSを出してください。



在宅医療は素晴らしい選択肢ですが、すべての家庭に最適とは限りません。
無理に在宅を選んで家族が共倒れになる前に、「在宅が向かないケース」と「次の選択肢」を知っておくことが、結果として家族の幸せに繋がります。
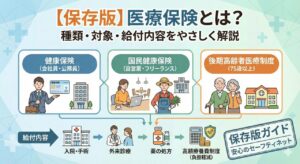
一人で抱え込まないで|在宅医療が向かないケースと、今すぐ検討すべき「別の選択肢」
まとめ:迷ったらまずは相談を
在宅医療は、患者さんにとって「最良の時間」を提供する素晴らしい選択肢ですが、ご家族の協力と社会資源の活用が不可欠です。
最後に、後悔しないためのポイントをまとめます。
- 本人の意思確認:どこで過ごしたいか、延命治療はどうするか話し合う。
- プロに頼る:医療・介護保険、配食サービスをフル活用し、家族の負担を減らす。
- 逃げ道も用意する:無理なら施設や病院に戻る選択肢を常に持っておく。
「退院して一度家に帰ったら、二度と病院には戻れない」ということはありません。



もし「やっぱり自宅は難しいかもしれない」と少しでも思うなら、プロに今の状況を話してみてください。
無料で最適な施設を提案してくれるサービスを使えば、一人で抱え込み、限界を迎える必要はなくなります。