「毎年、花粉症の時期が憂鬱でたまらない」「市販薬でしのいでいるが、年々症状がひどくなっている気がする」
花粉症(季節性アレルギー性鼻炎)の治療法は日々進化していますが、選択肢が増えた分、「結局、自分には何が合っているのか?」と迷ってしまう患者さんも少なくありません。
この記事では、ネット上の不確かな民間療法ではなく、日本アレルギー学会『鼻アレルギー診療ガイドライン』などの医学的エビデンスに基づき、花粉症対策の「正攻法」を網羅したロードマップを提示します。
看護師・訪問診療クリニック事務長の視点から、「医師にどう伝えれば自分に合った薬を処方してもらえるか」という受診のコツも併せてお伝えします。
✅この記事でわかること
- ガイドラインに基づく「正しい治療の選び方」
- 薬を飲み始める「ベストなタイミング」
- 薬が効かない場合の「最新の治療選択肢」
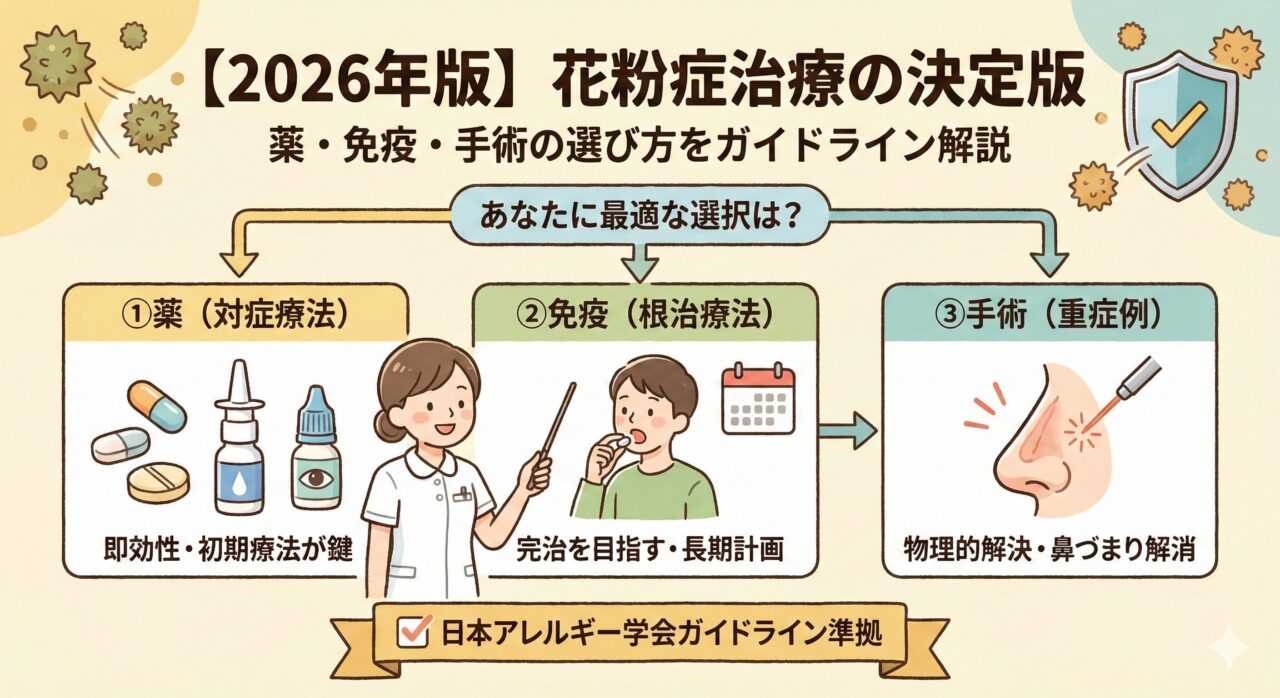
花粉症治療の全体像(3つの選択肢)
花粉症対策は、大きく分けて以下の3つの階層に分類されます。
ご自身の「症状の重さ」や「ライフスタイル(通院頻度など)」に合わせて選択します。
| 分類 | 方法 | 特徴・向いている人 |
|---|---|---|
| 1. 対症療法 (薬物療法) | 内服薬 点鼻・点眼 | 【即効性重視】 症状を一時的に抑えたい人。 最も一般的で手軽。 |
| 2. 根治療法 (免疫療法) | 舌下免疫療法 (シダキュア等) | 【完治を目指す】 3〜5年の継続ができる人。 薬を減らしたい・やめたい人。 |
| 3. 手術療法 (外科的治療) | レーザー手術 鼻腔整復術 | 【物理的解決】 鼻づまりが重症な人。 薬が効きにくい、または飲めない人。 |
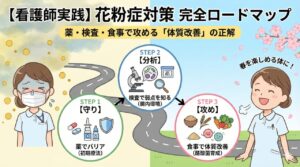
【STEP 1】初期療法・薬物療法(まずはここから)
最も一般的かつ、即効性が期待できる方法です。
「初期療法」の鉄則はフライングスタート
初期療法とは、花粉が飛び始める予測日の「約1〜2週間前」から薬を飲み始める治療法です。
ガイドラインでも推奨されており、以下のような大きなメリットがあります。
- ピーク時の症状を軽くする。
- 症状が出る期間を短くする。
- シーズン中に使用する「強い薬」の量を減らす。
「鼻水が出てから耳鼻科に行く」のは、火事になってから消火器を探すようなもの。
火種がくすぶっている段階で抑え込むのがコツです。
1月下旬〜2月上旬の受診が目安です。
医師への上手な伝え方(薬選びのコツ)
アレルギー薬には「眠くなりやすいが強力」「効き目はマイルドだが眠くならない」など様々な種類があります。
診察時、医師に「花粉症の薬をください」と言うだけでは不十分です。
✅以下のポイントを伝えると、ミスマッチを防げます。
- 主な症状は何か?
(「鼻水・くしゃみ」が辛いのか、「鼻づまり」が辛いのか) - 生活背景は?
(「運転をする」「受験生である」「会議が多い」など、眠気がNGかどうか) - 過去の薬の相性
(「去年◯◯という薬は効かなかった」「眠気が強すぎた」など)
【STEP 2】アレルゲン免疫療法(完治を目指す)
「一生薬を飲み続けるのは嫌だ」「根本的に体質を変えたい」という方のための治療法です。
舌下免疫療法(SLIT)とは
現在は、自宅で服用できる「舌下免疫療法(シダキュアなど)」が主流となっています。
アレルギーの原因物質を少量ずつ体に取り入れ、体を慣れさせていきます。
- メリット
-
- 唯一、花粉症を「治癒」または「長期寛解」できる可能性がある。
- 約7〜8割の人に有効性が認められている。
- 保険適用(3割負担)で治療可能。
- デメリット・注意点
-
- 最低でも3〜5年の毎日の継続が必要。
- 花粉飛散期(1月〜5月頃)には新たに開始できない。
※スギ花粉が飛んでいない6月〜11月頃にスタートする必要があります。 - 即効性はなく、効果実感まで数ヶ月かかる。
【STEP 3】重症例・手術療法(薬が効かない場合)
通常の薬を使っても鼻づまりが解消しない「重症・最重症」の場合や、薬を減らしたい場合に検討される選択肢です。
1. レーザー手術(下鼻甲介粘膜焼灼術)
鼻の粘膜(下鼻甲介)をレーザーで焼き、アレルギー反応の場を物理的に減らす手術です。
- 特徴:
多くの耳鼻科で日帰り・局所麻酔で行われます。所要時間は数十分程度。 - 効果:
特に「鼻づまり」に高い効果を発揮します。 - 持続期間:
平均1〜2年(粘膜が再生するため、永続的ではありません)。
2. 抗体医薬(ゾレア)
2020年から、重症の花粉症に対して「オマリズマブ(商品名:ゾレア)」という皮下注射が保険適用になりました。
✅ゾレアの対象となる人
従来の薬を飲んでも症状が治まらない「重症・最重症」かつ、血液検査で一定の基準を満たした人のみが対象です。
費用は高額(3割負担でもシーズン数万円〜)になりますが、劇的な効果が期待できます。
ゾレアなどの高度な治療は劇的な効果が期待できる反面、「シーズン数万円」という高額な医療費が家計に重くのしかかります。
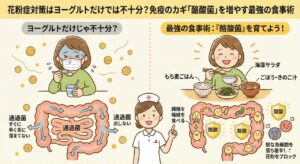
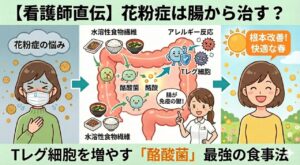
ここまで悪化させる前に、まずは免疫の7割を司る「腸」を日々の食事から整えることが最優先です。



劇的な効果がある高度な治療は、家計への負担も決して小さくありません。
実は、強い薬や高額な注射を検討する前に、免疫の要である「腸」を食事から整えることが、花粉症克服の最も強力な近道です。
【看護師監修】花粉症で料理したくない日の救世主!腸から整える「腸活×宅配食」おすすめ5選
セルフケア(エビデンスのある対策)
どの治療法を選ぶにしても、基本となるのは「花粉を浴びない工夫」です。
環境省の『花粉症環境保健マニュアル』等のデータによると、物理的な防御には以下の除去効果があります。
| メガネの着用 | 目に入る花粉を約40%カット |
|---|---|
| 防御カバー付きメガネ | 目に入る花粉を約65%カット |
| マスクの着用 | 吸い込む花粉を約70〜80%カット (インナーマスク併用で99%カット) |
※出典:環境省『花粉症環境保健マニュアル2022』
帰宅時の「ワンアクション」が重要
ウール(羊毛)のセーターやコートは花粉が付着しやすいため、花粉シーズンは「ツルツルした素材(綿や化学繊維)」のアウターを選びましょう。
また、帰宅時は玄関を開ける前に服を払い、すぐに「洗顔・うがい」をすることで、室内の花粉レベルを低く保つことができます。
薬に頼りすぎない!自宅でできる対策
現場でよく耳にするのは「薬の副作用で眠くなるのがつらい」「できれば自然なものでグズグズ対策をしたい」というお声です。
強い薬や高額な注射に頼る前に、まずは毎日の「飲み物」を見直してみませんか?
▼ 1日95円で「最高の目覚め」を予約する ▼
※定期コースの回数縛りなし。いつでも解約OK。
【えぞ式すーすー茶 公式サイト】



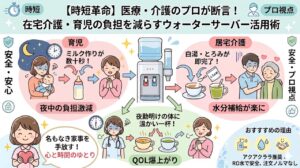
花粉症の時期は、薬の服用やこまめな水分補給、お茶作りなど、水とお湯を使う機会が1年で最も多くなります。
体調が優れない時期だからこそ、こうした「名もなき家事」を家電に外部委託して、体力を温存するのが賢い乗り切り方です。
【時短革命】医療のプロが断言!花粉症の辛い時期を劇的に楽にする「最強の時短術」を確認する
花粉症に関するよくある質問
- 花粉症の薬を飲むと眠くなるのが心配です。
-
最近の「第2世代抗ヒスタミン薬」には、眠気が非常に出にくいタイプも多くあります(フェキソフェナジン、ロラタジンなど)。医師に「仕事で運転をする」「授業がある」など生活背景を伝えれば、眠くなりにくい薬を選んで処方してもらえます。
- 市販の点鼻薬を使っていますが、鼻づまりが治りません。
-
市販の点鼻薬(血管収縮剤入り)を長期間使いすぎると、逆に粘膜が腫れてしまう「薬剤性鼻炎」を起こしている可能性があります。一度使用を中止し、耳鼻咽喉科でステロイド点鼻薬などを処方してもらうことをおすすめします。
- 舌下免疫療法はいつから始められますか?
-
スギ花粉の舌下免疫療法は、花粉が飛んでいる時期(1月〜5月頃)には副作用のリスクが高まるため開始できません。スギ花粉の飛散が終了した「6月〜11月頃」が開始のタイミングです。
まとめ:最適な治療法は「時期」と「重症度」で決まる
花粉症対策に「万人に効く魔法」はありませんが、「確実な戦略」はあります。
ご自身の現在の状況に合わせて、次の一歩を選んでください。
初期療法+セルフケア
飛散開始2週間前から抗ヒスタミン薬などを開始し、マスク・メガネで防御を徹底する。
舌下免疫療法(シーズンオフに開始)
6月〜11月の間に受診し、3〜5年の長期計画で根治を目指す。
レーザー手術・抗体医薬(ゾレア)
専門医(耳鼻咽喉科)で、粘膜焼灼術や注射治療の適応を相談する。
自己判断で市販薬を使い続けるよりも、一度耳鼻咽喉科を受診し、自分の鼻の中の状態(粘膜の腫れ具合や鼻中隔の曲がりなど)を診てもらうことが、解決への最短ルートです。



治療の選択肢が分かったら、次は「今すぐ何をすべきか」の具体的なステップが必要です。
薬の服用から生活習慣の改善まで、後悔しないための具体的な行動順をロードマップにまとめました。