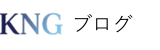「親の通院に付き添うために、毎月仕事を休んでいる…」
「待ち時間が長くて、親も自分もぐったり…」
「もし夜中に急変したらどうすればいいの?」
高齢のご家族を介護されている中で、このような「通院の悩み」を抱えていませんか?
この記事では、通院の負担を劇的に減らす選択肢「訪問診療」について、往診との違い・費用・メリットだけでなく、現場を知る私だから言える「デメリット」まで包み隠さず解説します。
「うちはまだ元気だから関係ない」と思っている方も、いざという時の選択肢として知っておくだけで、介護の安心感が全く違ってきます。
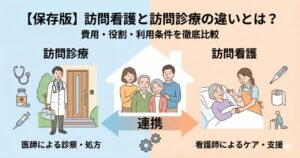
訪問診療と往診の違いとは?
「訪問診療」と「往診」。どちらも「お医者さんが家に来てくれる」ことには変わりありませんが、その「目的」と「仕組み」は全く別物です。
一言で言うと、以下のようになります。
- 訪問診療 = 「通院」の代わり(計画的)
- 往診 = 「救急車・救急外来」の代わり(突発的)
往診との違いをざっくり解説
訪問診療は「通院の代わり(計画的)」、往診は「救急車の代わり(突発的)」という違いがあります。
基本的な違いは以下の表の通りですが、より詳しい「使い分け」や「実際の現場での事例」を知りたい方は、以下の比較記事もあわせてご覧ください。
| 項目 | 訪問診療 | 往診 |
|---|---|---|
| 役割 | 病気の管理・予防 (体調維持) | 救急対応 (一時しのぎ) |
| タイミング | 定期的 (月2回など) | 臨時 (要請時のみ) |
訪問診療:自宅に「かかりつけ医」機能を持たせる
訪問診療は、24時間365日の安心を買うシステムとも言えます。
月2回などの定期訪問で普段の体調を把握しているからこそ、ちょっとした変化に気づき、重症化を防ぐことができます。
✅家でできる医療処置の例
- 診察、薬の処方(調整)
- 血液検査、点滴、注射
- 褥瘡(床ずれ)の処置・指導
- 在宅酸素、カテーテル、胃ろうの管理
- がん末期の緩和ケア(痛み止めなど)
- 自宅での看取り
往診:困った時の「緊急オプション」
現在の在宅医療の現場では、「訪問診療(定期訪問)」を契約している患者さんに対してのみ、「往診(緊急対応)」を行うというスタイルが一般的です。
つまり、「普段診ている患者さんだからこそ、夜中に熱が出てもすぐに駆けつけられる(あるいは電話で適切な指示が出せる)」という体制をとっています。
※一見さんでの往診を受けてくれる医療機関は非常に少なくなっています。
「うちは対象?」訪問診療の利用条件と判断基準
「要介護3以上じゃないとダメなんでしょ?」「独り暮らしでも大丈夫?」といった疑問をよく耳にしますが、条件はもっとシンプルで柔軟です。
医師が「独力での通院が困難」と判断すれば訪問診療の対象となります。
訪問診療の基本的な対象者
厚生労働省の規定では「通院が困難な方」が対象とされています。
- 身体的な障害や麻痺
- 認知症による外出困難
- 高齢により移動が困難
「外出するのが大変」「外来を待っているのが大変」という方が対象となります。
医師の判断による柔軟な対応
通院が難しいかどうかの判断は、最終的には医師が行います。
患者本人や家族が「大変」と感じていれば、医師に相談することで導入が検討されます。
「まだ通院できるから訪問診療の対象では無い」と言う病院やクリニックの医師もいるようですが、それは「その医師の主観」に過ぎません。
本人やご家族が「通院するのが大変」と感じているなら、それは十分に「通院困難」として認められます。
実際に訪問診療に切り替えたことで、自宅で安心して過ごせるようになった方はたくさんいらっしゃいます。
ぜひ、訪問診療を行っているクリニックに相談してみてください。
よくある利用ケース
- 身体的理由:足腰が弱っている、麻痺がある、寝たきりである。
- 認知的理由:認知症があり、病院の待合室で騒いでしまう、拒否が強い。
- 医療的理由:退院直後で体力が低下している、末期がんで自宅療養を希望。
訪問診療は内科中心ではありますが、クリニックによっては皮膚科や整形外科的な処置も可能です。
【重要】「家族が通院の時に車を出せば通える」場合でもOK?
ここが最大の誤解ポイントです。
「家族が仕事を休んで車を出せば、なんとか通院できる」という状態でも、それが患者本人や家族にとって大きな負担になっているなら、訪問診療の対象になり得ます。
今の病院の先生に「まだ歩けるから通院しなさい」と言われても、諦めないでください。
それは「医学的な判断」ではなく、その先生の「主観」かもしれません。
在宅医療を専門とするクリニックに相談すれば、「それはご家族の負担が大きすぎますね。訪問診療に切り替えましょう」と言ってもらえるケースは多々あります。
「通院がつらい」と声を上げることが、介護破綻を防ぐ第一歩です。
「訪問看護」との役割分担や選び方について詳しく知りたい方は、以下の比較ガイドもあわせてご覧ください。
正直に伝えます!訪問診療のメリット・デメリット
良いことばかりではありません。
導入してから「こんなはずじゃなかった」とならないよう、デメリットもしっかり把握しておきましょう。
3つのメリット
- 通院の負担がゼロになる
移動時間、待ち時間、薬局での待ち時間がすべてなくなります。家族は仕事を休む必要がなくなります。 - 「生活」に合わせた医療が受けられる
病院でのデータだけでなく、普段の食事や部屋の環境を見た上で、「家で過ごしやすいような」薬の調整やアドバイスがもらえます。 - 24時間の安心感
「夜中に何かあっても電話がつながる医師がいる」という精神的安定は計り知れません。
3つのデメリット・注意点
- 詳しい検査はできない
CTやMRIなどの大型機器は自宅には持ち込めません。精密検査が必要な時は、結局病院へ行く必要があります。 - 費用が通院より高くなる傾向がある
24時間対応の加算や医師が移動するコスト(訪問診療料)がかかるため、外来通院よりは自己負担額が高くなります(後述の制度で上限はあります)。 - 他人が家に入るストレス
月2回とはいえ、医師や看護師、ドライバーなどが家に来ます。部屋の掃除やお茶出し(基本不要ですが)を気にする方もいます。
デメリットで挙げた「費用の負担増」は、年金生活のご家庭にとって切実な問題です。
しかし、「お金がないから訪問診療を諦める」必要はありません。
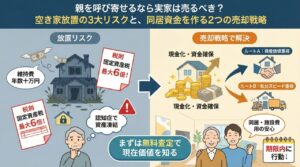
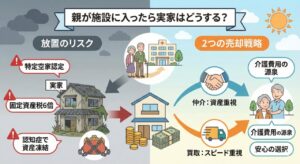
ご実家の資産価値を活かして、医療費や介護費用を無理なく捻出する方法を確認しておきましょう。
▶︎親の施設費用・医療費、年金だけでは無理?「誰も住まない実家」を賢く現金化する全手順
お金の話:費用目安と高額療養費制度
訪問診療には各種保険(医療保険・介護保険)が適用されます。
費用が高額になるイメージがありますが、日本の保険制度には「負担上限(高額療養費制度)」があるため、際限なくお金がかかることはありません。
- 適用保険:医療保険(介護保険ではありません)
※ただし、居宅療養管理指導料という項目のみ介護保険を使う場合があります。 - 交通費:クリニックにより実費(1回数百円〜1,000円程度)がかかる場合があります。
1ヶ月あたりの自己負担額(目安)
月2回の訪問診療を受け、24時間の相談体制(往診体制)を確保した場合の目安です。
※院外処方の薬代は別途かかります。
| 負担割合 | 月額目安 | 上限額(高額療養費) |
|---|---|---|
| 1割負担の方 (75歳以上など) | 約 6,000円 〜 8,000円 | 18,000円 (一般所得の場合) |
| 3割負担の方 (現役並み所得) | 約 18,000円 〜 24,000円 | 57,600円〜 (所得区分による) |
💰 お金の不安を消す「高額療養費制度」
例えば、1割負担の方が体調を崩し、月2回の訪問に加えて夜間の緊急往診を3回受けたとします。
計算上の医療費が3万円を超えたとしても、支払うのは上限額の18,000円までで済みます(※一般所得の場合)。
つまり、「どれだけ医師に来てもらっても、最大で月18,000円」と予算を立てることができるのです。
これは施設に入居する場合の医療費試算でも非常に重要になります。
「高額療養費制度を使っても、毎月の支払いが年金を超えてしまう…」
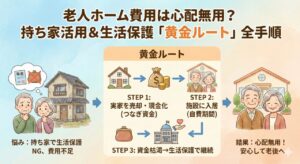
そんな場合でも、持ち家を適切に整理して「生活保護」を受給しながら、安心して在宅医療を続ける方法があります。
医療費破綻を防ぐ「最後の切り札」として知っておいてください。
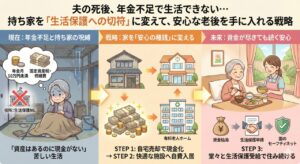
▶︎年金不足で生活できない… 持ち家を「生活保護への切符」に変えて、安心な老後を手に入れる
診療とセットで考えたい「食事」の負担軽減
訪問診療を利用することで「通院の負担」はなくなりますが、在宅介護にはもう一つ、大きな悩みの種があります。
それが、毎日の「食事の準備」です。
実は、訪問診療を利用されているご家庭で、次に導入が進むサービスが「高齢者向け宅配弁当」なのです。
「手抜き」ではありません。栄養管理という「医療」です
「親の食事は手作りでないと…」と頑張りすぎてしまう方が多いですが、訪問診療の医師の視点から見ると、無理な手作りよりも「管理栄養士が監修したお弁当」の方が、健康維持に役立つケースが多々あります。
- 栄養バランスが完璧:塩分・カロリーが正確に計算されており、高血圧や糖尿病の管理が楽になる。
- 誤嚥(ごえん)予防:プロの技術で「柔らかく、飲み込みやすい」調理がされている。
- 共倒れを防ぐ:家族の「買い物・調理・後片付け」の時間がゼロになり、介護疲れを防げる。
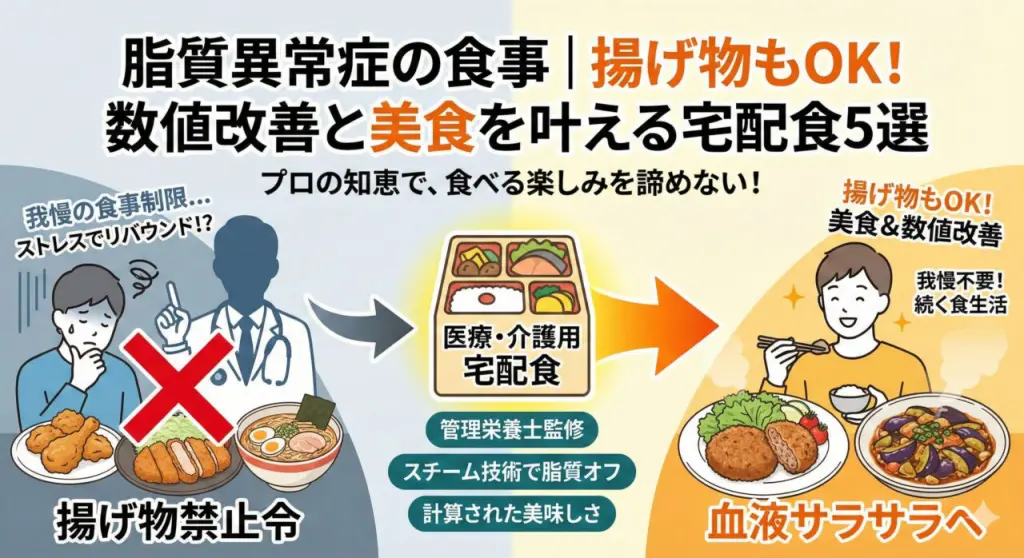
実食して厳選!おすすめの宅配弁当ランキング
「まずかったら食べてくれないし…」「種類が多すぎて選べない」
そんな方のために、当サイトでは実際に介護現場や在宅医療の現場で評判の良い宅配弁当を、実際に取り寄せて味や使い勝手を徹底検証しました。
訪問診療と合わせて利用することで、在宅生活の質(QOL)は驚くほど向上します。
「どれを選べばいいかわからない」という方は、ぜひ以下のランキングを参考にしてください。
▶ 【看護師監修】高齢者向け宅配食おすすめランキング5選を見てみる
訪問診療を受けるには?相談の流れ
申し込みから開始まで、通常は1週間〜10日程度です。(※急変時は即日対応可能な場合もあります)
ステップ① まずは相談してみる
「かかりつけの医師」や「ケアマネジャー」「地域包括支援センター」に相談するのが一般的です。
相談先が分からない場合は、在宅医療に強いクリニックや訪問診療専門の医療機関に直接連絡しても問題ありません。
ステップ② 医療機関との面談・調整
医師や看護師が訪問し、診療契約前の説明や現状確認を行います(これを「初回面談」「契約前面談」と呼びます)。
家族や施設スタッフの対応でも問題ありません。
ステップ③ 契約・訪問開始
同意書の取り交わし後、訪問診療が正式にスタート。
月2回を目安に定期的な訪問が行われ、必要に応じて臨時の往診も可能な体制になります。

訪問診療に関するよくある質問
- 誰でも訪問診療を受けられますか?
-
通院が困難と医師が判断すれば可能です。要介護認定がなくても受けられます。
- 訪問看護との違いは?
-
訪問診療は医師が、訪問看護は看護師が訪問します。医療の役割が異なります。
- 今すぐ診てほしいときは?
-
訪問診療契約がある方は、往診依頼が可能です。契約前は救急対応となります。
- 家族が付き添えなくても診療を受けられますか?
-
付き添いは必須ではありません。
必要な情報共有は電話や連絡帳でも可能で、家族が仕事中でも継続して診療を受けられます。 - 薬はどうやって受け取りますか?
-
訪問診療の医師が処方箋を発行し、薬局が自宅へ届ける「薬剤師の訪問サービス(在宅医療管理)」を利用できます。家族が取りに行く必要はありません。
- 病院へ入院や検査が必要になった場合はどうなりますか?
-
訪問診療の医師が提携医療機関と調整し、必要に応じて紹介状を作成してくれます。
救急搬送が必要な場合も、訪問診療の医師が状況を共有するためスムーズに対応できます。
おわりに:訪問診療は「家で過ごしたい人」の味方
「住み慣れた自宅で、最期まで自分らしく暮らしたい」と願う人が増えています。
そんな思いを支えるのが、訪問診療という仕組みです。
体が不自由でも、通院が難しくても、医師が定期的に自宅に来てくれるという安心感は、ご本人だけでなくご家族にとっても大きな支えになります。
もし、この記事を読んで「うちの親も対象かも?」「話だけでも聞いてみたい」と思ったら、ぜひお気軽に専門機関へご相談ください。
「病院に行けないから不安」ではなく、「家で診てもらえるから安心」へ。訪問診療はその第一歩です。