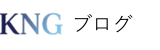「訪問診療を勧められたけど、毎月の支払いが怖い」
「請求書を見たら、予想より高くて驚いた…」
ご家族の介護や療養で手一杯の中、「見えない費用」の不安は精神的にも大きな負担になりますよね。
元有料老人ホーム管理者として、また現在は訪問診療クリニックの事務長として働いている私の元にも、こうしたお金の相談は毎日のように寄せられます。
実は、訪問診療の費用は「病院の言い値」ではありません。
国のルールで1円単位まで論理的に決まる仕組みになっています。
費用が高くなるのには、必ず「明確な理由」があります。
逆に言えば、仕組みさえ知っていれば、負担を適正な範囲に抑える対策も打てるのです。
この記事では、最新の診療報酬改定を反映した正確なデータをもとに、以下のポイントを解説します。
- 【仕組み】費用が決まる「3つの要素」とは?
- 【目安】月2回・月4回でいくら変わる?リアルな金額シミュレーション
- 【対策】現役事務長が教える「費用を安く抑える」5つのコツ
読み終える頃には、「来月の請求はこのくらいだな」と予測でき、賢くサービスを使える状態になるはずです。
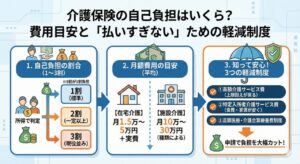
訪問診療の費用は「3つの要素」で決まる
まずは全体像を把握しましょう。
訪問診療の自己負担額(1割負担の場合)は、基本的に以下の3階建て構造で決まります。
1階:基本料金(管理料)
「在宅時医学総合管理料」
かかりつけ医として24時間体制で管理してもらうための月額固定費(サブスクのようなもの)。
2階:訪問ごとの料金
「在宅患者訪問診療料」
医師が実際に家に来た回数分だけかかる費用。
3階:臨時・加算(ここが高い!)
「往診料」+「緊急・夜間・深夜加算」
急変時などに臨時で来てもらった場合にかかる追加費用。
この3つさえ理解しておけば、請求書の明細を見ても「ああ、これはあの時の往診分だな」と納得できるようになります。
それぞれの相場(1割負担)を詳しく見ていきましょう。
※以下の計算は、一般的な「在宅で1人暮らし(単一建物診療患者が1人)」のケースを想定しています。
① 在宅時医学総合管理料(月額固定費)
これは「月に1回以上訪問診療を行う」だけで必ず発生する基本料金です。
クリニックの機能によって点数が異なりますが、多くの場合は以下の2パターンに分かれます。
| 医療機関の種類 | 特徴 | 1割負担の目安 |
|---|---|---|
| 在宅療養支援診療所(在支診) ※病床なし・処方あり | 24時間365日の連絡体制あり 看取り実績あり | 約4,600円/月 |
| 一般の診療所 ※非在支診 | 通常のクリニックが訪問を行う 夜間対応は要相談の場合も | 約2,200円/月 |
なぜ倍近く違うの?
「在支診(ざいししん)」は料金が高い分、「夜中でも必ず電話が繋がり、必要なら医師が駆けつける」という安心料が含まれています。
私が施設管理者をしていた際も、重症度が高い方は迷わず在支診を選んでいました。
② 在宅患者訪問診療料(1回ごとの費用)
最新の費用目安です。ご自宅で療養される場合、通常は「同一建物居住者以外」が適用されます。
- 1回あたり:約888円(1割負担)
月2回なら約1,776円、月4回なら約3,552円と、回数に応じてシンプルに加算されます。
③ 往診料と緊急・夜間・深夜加算(変動費)
ここが「今月は高い!」と感じる最大の原因です。
定期的な訪問ではなく、急変などで「臨時」で来てもらう場合にかかります。
| 区分 | 時間帯 | 1割負担の目安 |
|---|---|---|
| 通常の往診 | 日中(診療時間内) | 約720円 + 加算 |
| 夜間・休日往診 | 18:00〜22:00など | 約1,300円〜 |
| 深夜往診 | 22:00〜翌6:00 | 約2,000円〜2,500円 |
深夜に1回呼ぶだけで、月額費用が2,000円以上ポンと跳ね上がります。
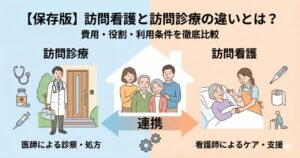
そもそも「訪問診療」と「往診」の違いをご存知ですか?
費用や役割の違いを理解しておくと、明細を見た時の納得感が違います。
【ケース別】自己負担額シミュレーション(1割負担)
では、実際にいくらになるのか?
「在支診(4,600点)」を利用している前提で、よくある3つのケースを計算しました。
ケース1:状態安定・月2回訪問(最も安い)
| 基本料金(管理料) | 約4,600円 |
|---|---|
| 訪問診療料(月2回) | 約1,776円 |
| その他加算 | 0円 |
| 合計目安 | 約6,376円 / 月 |
足腰が弱って通院できないが、病状は安定している方の標準的な金額です。
ケース2:やや不安定・月4回訪問
| 基本料金(管理料) | 約4,600円 |
|---|---|
| 訪問診療料(月4回) | 約3,552円 |
| 処置・検査など | 約500円 |
| 合計目安 | 約8,652円 / 月 |
週1回ペースで医師の診察が必要な場合です。
在宅酸素や胃ろうなどの医療処置がある場合、ここに数百円〜数千円がプラスされます。
ケース3:緊急対応あり・深夜往診1回
| 基本料金(管理料) | 約4,600円 |
|---|---|
| 訪問診療料(月4回) | 約3,552円 |
| 深夜往診(1回) | 約2,500円 |
| 合計目安 | 約10,652円 / 月 |
深夜に急変があり、医師に来てもらった月は1万円を超えることが多くなります。
「月々の支払いが年金だけでは厳しい…」と不安を感じていませんか?
誰も住んでいない実家や不動産を賢く活用し、介護費用を捻出する具体的な手順があります。
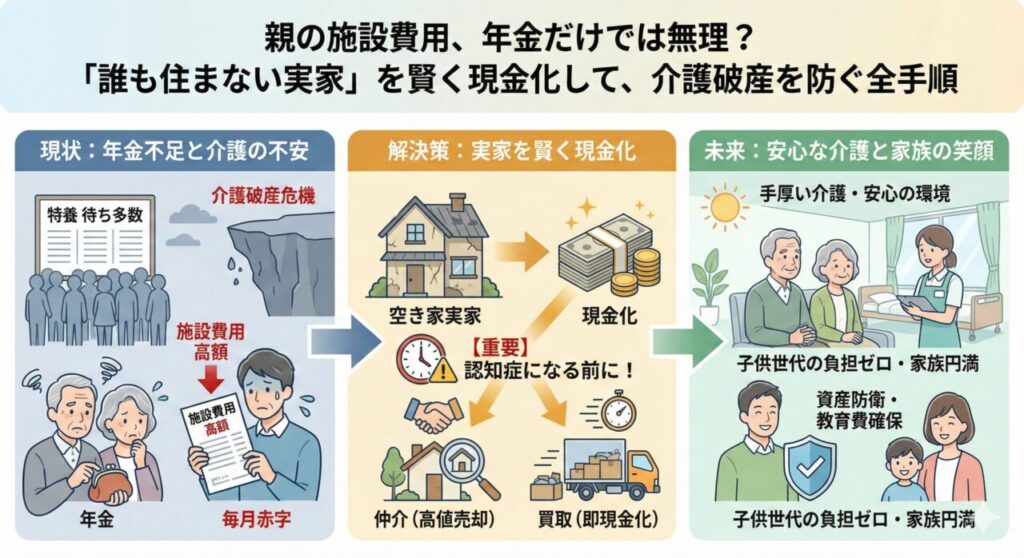
実質負担は「高額療養費制度」で頭打ちになる
「もし毎日のように往診が必要になったら、破産してしまうのでは?」
そんな心配はいりません。日本には最強のセーフティネット「高額療養費制度」があるからです。
上限を超えた分は戻ってくる
1ヶ月(1日〜末日)にかかった医療費の自己負担額が一定の上限を超えた場合、その超えた分は支払わなくて済みます(または後で払い戻されます)。
70歳以上の方の上限額(目安)
所得によって区分が異なりますが、多くの方が以下のいずれかに当てはまります。
| 所得区分 | 外来の上限(個人) | 世帯の上限 |
|---|---|---|
| 一般所得者(1割負担) 年金収入156万〜370万円程度 | 18,000円 | 57,600円 |
| 低所得者Ⅱ(住民税非課税) | 8,000円 | 24,600円 |
| 現役並み所得(3割負担) | – | 約8万〜25万円 ※年収による |
つまり、一般的な1割負担の方であれば、どれだけ訪問診療や往診を受けても、訪問診療(外来扱い)だけの支払いは月額18,000円が事実上の上限となります。
(※入院費や薬局代と合算する場合は「世帯の上限」が適用されます)
【現場の裏ワザ】訪問診療の費用を抑える5つのコツ
制度は変えられませんが、「サービスの使いこなし方」で費用を抑えることは可能です。
事務長として現場でご家族にお伝えしている5つのポイントを公開します。
1. 「連絡のルール」を決めて深夜往診を減らす
不安だからといって、深夜にとりあえず電話をして往診を頼むと、それだけで2,000円以上かかります。
- 「熱が38度を超えたら電話する」
- 「この程度の痛みなら、手持ちの薬を使って翌朝まで様子を見る」
このように、医師と事前に「電話する基準」を決めておきましょう。
無駄な出動を減らすことは、費用の節約だけでなく、ご本人・ご家族の安眠にもつながります。
2. 日中の「小さな変化」を早めに伝える
「食欲がない」「むくんでいる」といった小さなサインを日中のうちにクリニックへ連絡してください。
早めに対応できれば、通常の「計画訪問」の枠内で処置ができ、夜間の緊急往診(高額)を回避できる確率がグッと上がります。
3. 介護サービスをフル活用して「安定」させる
逆説的ですが、訪問看護やヘルパーなどの介護サービスをケチらないことが、結果的に医療費抑制につながります。
プロの目でこまめに観察しケアすることで、急変や入院という「最もお金がかかる事態」を防げるからです。
毎日の食事作りで疲弊していませんか?
栄養バランスの整った宅配食を活用すれば、介護の負担が減るだけでなく、親の体調が安定して「医療費(往診代)」の節約にもつながります。
4. 「限度額適用認定証」をゲットしておく
3割負担の方や、一時的に医療費が高くなりそうな方は、事前に市区町村や健保組合で「限度額適用認定証」を入手し、クリニックに提示してください。
窓口での支払いが最初から上限額でストップするため、一時的な立て替え払いの負担がなくなります。
5. 医療費控除で税金を取り戻す
訪問診療の費用は、全額が医療費控除の対象です。
タクシー代やオムツ代(医師の証明が必要)なども含め、領収書は必ず保管し、確定申告で税金の還付を受けましょう。
まとめ:仕組みを知れば、訪問診療は怖くない
最後に、この記事の要点を振り返ります。
💡費用のポイント
- 基本は「月6,000円〜7,000円」(1割負担・月2回)が目安。
- 費用が跳ね上がる原因は「深夜の緊急往診」にある。
- 高額療養費制度により、個人の外来負担は最大でも月18,000円程度で頭打ちになる(一般所得の場合)。
- 「早めの連絡」と「介護サービスの活用」が、結果的に一番の節約になる。
「うちは具体的にいくらになりそう?」
そう思ったら、お近くの地域包括支援センターやケアマネジャーに、「概算を出してほしい」と相談してみてください。
お金の不安をクリアにして、ご家族との大切な時間を安心して過ごせる環境を整えていきましょう。