「カロリー制限があるから、焼肉なんて絶対ダメですよね……?」
「タレたっぷりのカルビをご飯にバウンドさせて食べたいけど、HbA1cが怖い」
糖尿病の食事療法において、外食、特に焼肉は「最大の敵」だと思われがちです。
診察室でも、焼肉の誘惑に負けて自己嫌悪に陥る患者さんを何人も見てきました。
しかし、看護師として断言します。
実は、お肉そのものは血糖値をほとんど上げません。
血糖値を急上昇させる犯人は、お肉ではなく「脇役たち(タレ・ご飯)」だからです。
糖尿病が原因で我慢をたくさんしている方のために、「HbA1cを悪化させずに焼肉をお腹いっぱい楽しむための完全攻略法」を解説していきます。
この記事でわかること
- 血糖値を上げない「注文と食べ方」の鉄則
- 医学的に推奨される「肉の部位」ランキング
- ご飯の代わりに満足感を得る裏技
- 食べすぎた翌日の「リカバリー方法」
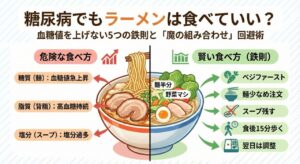
なぜ糖尿病でも焼肉はOKなのか?医学的根拠
まずは罪悪感を捨てましょう。焼肉が糖尿病患者にとって「悪ではない理由」を、栄養学的な視点で整理します。
お肉そのものの「糖質」はほぼゼロ
糖尿病で最も管理すべきは「糖質(炭水化物)」です。
文部科学省の『日本食品標準成分表』によると、精白米(ご飯)お茶碗1杯(150g)には約53gの糖質が含まれています。
これに対し、牛ロース肉やカルビ肉の糖質は、100gあたり0.1〜0.3g程度です。
食品成分データベース(文部科学省)
炭水化物は血糖値を上げる主な要因です。肉類には炭水化物がほとんど含まれていないため、直接的な血糖値上昇の原因にはなりません。出典:文部科学省「日本食品標準成分表2020年版(八訂)」
つまり、「塩で焼いたお肉」を食べる限り、血糖値スパイク(食後の急激な血糖上昇)は起きにくいのです。
タンパク質は筋肉の維持に不可欠
糖尿病の運動療法において、糖を消費してくれる「筋肉」を維持することは非常に重要です。
過度な食事制限でタンパク質不足になると、筋肉量が落ち、かえって「太りやすく、血糖値が下がりにくい体」になってしまいます(サルコペニア肥満)。
焼肉は、良質なタンパク質を効率よく摂取できるチャンスでもあります。
問題は「肉」ではなく、「甘いタレ」と「白いご飯」の組み合わせにあることを理解しましょう。
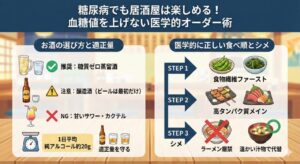
血糖値を暴走させない「焼肉の3つの掟」
ここからは、実際に焼肉店で実践すべき具体的なテクニックを3つのステップで解説します。
焼肉店のタレは美味しいですが、あれは醤油に大量の「砂糖」「果糖ブドウ糖液糖」「みりん」を混ぜて煮詰めた、いわば糖質の濃縮シロップです。
お肉をタレにジャブジャブ浸すと、肉の糖質はゼロでも、コーティングされた砂糖で血糖値が跳ね上がります。
✅注文時は「塩」一択
「タレで」と言ってしまった瞬間に負けです。必ず「塩」または「味付けなし」を選びましょう。
✅つけダレは「レモン・わさび・お酢」
テーブルのタレは使いません。「レモン汁」や「わさび」を活用してください。特にお酢(酢酸)には、胃の排泄を遅らせ、血糖値の上昇を緩やかにする効果が報告されています。
これが最も重要で、かつ最も精神力を試される部分です。
焼肉における最大の糖質源は「白いご飯」です。
焼肉オン・ザ・ライスは至福ですが、糖尿病の方にとっては「血糖値スパイクの起爆スイッチ」です。
その代わりとして、「サンチュ(包み野菜)」をいつもの倍量注文してください。
| NGな食べ方 ❌ | OKな食べ方 ⭕️ |
| ご飯にお肉をバウンドさせて食べる | サンチュにお肉とキムチを乗せて巻く |
野菜の食物繊維が糖質の吸収をブロックし(ベジファースト効果)、かつ「巻く」手間と「噛む」回数が増えることで、ご飯がなくても意外なほど満腹感が得られます。
お肉に糖質はありませんが、糖尿病の方は「脂質」にも注意が必要です。
脂質の摂りすぎはカロリーオーバーを招くだけでなく、内臓脂肪を増やし「インスリン抵抗性(インスリンの効き)」を悪化させる原因になります。
医学的に見て「選ぶべき部位」と「避けるべき部位」を以下で詳しく解説します。
【部位別判定】糖尿病患者が選ぶべきお肉ランキング
「どのお肉なら安心して食べられるの?」という疑問に答えるため、推奨度を一覧表にしました。
| 部位 | 判定 | 理由・医学的解説 |
|---|---|---|
| ヒレ ロース ハラミ | 推奨 | 赤身肉は最強の味方です。 脂肪燃焼を助ける「L-カルニチン」が豊富。脂質も控えめなので、インスリンの働きを邪魔しません。特にヒレは低脂質・高タンパクの王様です。 |
| タン(塩) レバー | 注意 | タンはヘルシーに見えますが、実は脂質が高めです。 ネギ塩でサッパリ食べるのがコツ。 レバーは鉄分豊富ですが、糖質(グリコーゲン)が少し含まれるため、食べ過ぎはNGです。 |
| カルビ ホルモン(シマチョウ等) | 控えめに | 白い脂身はカロリーの塊です。たまには良いですが、メインにするのは避けましょう。 特にホルモン(白モツ)は、脂質が高い上に「甘い味噌ダレ」に漬け込まれていることが多く、二重のリスクがあります。 |
焼肉と同じく家族での外食に人気な「お寿司」についても、血糖値を急上昇させないネタ選びと食べ方のコツを知っておくと安心です。

サイドメニューとアルコールの「落とし穴」
お肉選びが完璧でも、サイドメニューで失敗するケースが後を絶ちません。
危険なサイドメニューワースト3
- 1位:冷麺・ビビンバ・クッパ
これらは「炭水化物の塊」です。シメに冷麺を食べると、それまでの努力が水の泡になります。どうしても食べたい場合は、家族とシェアして「一口だけ」味わいましょう。 - 2位:焼き野菜(根菜類)
カボチャ、トウモロコシ、玉ねぎ、人参は糖質が高い野菜です。焼き野菜を頼むなら、ピーマン、キャベツ、シイタケ、長ネギなどの低糖質野菜を選んでください。 - 3位:コチュジャン
辛味調味料ですが、実は水飴や砂糖がたっぷり入っています。つけすぎ厳禁です。
アルコールは「蒸留酒」を選ぶ
お酒を飲む場合、ビールや日本酒、甘いサワーは糖質が含まれます。
焼酎(ウーロン割り・緑茶割り)やハイボールなどの「蒸留酒」を選びましょう。
⚠️ 看護師からの重要アドバイス
糖尿病治療薬(SU薬など)やインスリンを使用している方は、アルコールによる「低血糖」に注意が必要です。
アルコールの分解が優先され、肝臓からの糖の放出が抑えられるためです。
空腹時の飲酒は避け、必ずお肉や野菜を食べながらゆっくり飲みましょう。
お酒の席を楽しみたい方は、居酒屋で血糖値を上げないためのお酒とおつまみの選び方も合わせて参考にしてください。
食べすぎた!と思った時の「緊急リセット術」
「ついつい食べすぎてしまった……」
そんな時も、自己嫌悪に陥る必要はありません。糖尿病治療は長期戦です。
1回の失敗で諦めるのではなく、翌日で調整(リセット)すれば良いのです。
1. 食後は少しだけ体を動かす
食べてすぐ寝るのが一番良くありません。食後30分〜1時間後(血糖値が上がり始める頃)に、軽い運動を行いましょう。
激しい運動は不要です。「帰りに一駅分歩く」「家でスクワットを30回する」「お風呂掃除をする」程度で十分です。
筋肉を動かすことで、血中のブドウ糖が消費され、血糖値のピークを抑えることができます。
食後運動の効果
食後の身体活動は、食後高血糖(血糖値スパイク)を抑制するために有効です。
出典:厚生労働省 e-ヘルスネット「糖尿病の運動療法」
2. 翌日は「計算された低糖質食」で膵臓を休める
焼肉の翌日は、脂質と糖質を極力抑えた食事にして、疲れた膵臓(すいぞう)を休ませてあげましょう。
ここで有効なのが、栄養計算済みの「糖尿病対応・宅配弁当」を活用することです。
「昨日は好きな焼肉を食べたから、今日はプロが管理したお弁当にする」。
このメリハリこそが、ストレスなくHbA1cをコントロールし続ける秘訣です。
以下の記事では、私のクリニックの患者さんも利用している、美味しくて数値改善に役立つ「制限食宅配サービス」を厳選して紹介しています。
いざという時の「お守り」として、ぜひチェックしてみてください。

まとめ:賢い選択で、糖尿病でも外食は楽しめる
糖尿病だからといって、人生の楽しみである「食」を全て諦める必要はありません。
正しい知識という「武器」を持っていれば、焼肉はむしろ高タンパクで代謝を上げる味方になります。
- 「タレ」は使わず、塩・レモン・わさびで食べる。
- 「ご飯」の代わりにサンチュで巻き、野菜を倍量食べる。
- 脂の多いカルビより、「赤身(ロース・ハラミ)」を選ぶ。
- 翌日は「低糖質弁当」を活用して数値をリセットする。
今日からこのルールを実践して、血糖値をコントロールしながら、美味しくスタミナをつけていきましょう。