「やっと退院できたのに、また息苦しくなったらどうしよう……」
心不全という診断を受けて退院された後、そんな不安を抱えていませんか?
その不安は、決して間違いではありません。実は、心不全は非常に「再入院率が高い」病気です。
日本循環器学会等のデータによると、心不全患者の約25%〜30%が退院後1年以内に再入院しているという厳しい現実があります。
私は救急の現場で、「数日前に退院したばかりの方が、再び救急車で運ばれてくる」というケースを何度も見てきました。
その多くは、ほんの少しの「油断」が原因なのです。
しかし逆に言えば、「ここだけは絶対に守る」というポイントさえ押さえておけば、住み慣れた自宅で穏やかに過ごせる時間は確実に延びます。
この記事では、元・救急看護師の視点から、あなたの心臓を守るために「絶対にしてはいけない3つのこと」と、再入院を防ぐための具体的な対策を解説します。
心不全患者が日常生活で「やってはいけない」3つのこと
心臓は、全身に血液を送る「ポンプ」です。
心不全とは、このポンプの力が弱り、全身が必要とする血液を送り出せていない状態を指します。
以下の3つの行動は、弱ったポンプに無理やり負荷をかけ、寿命を縮める行為です。これだけは避けてください。
1. 自己判断で「薬」を止める・減らす
退院して調子が良くなると、ついこう考えてしまいがちです。
「もう息苦しくないから治ったのかも」「トイレ(尿)の回数が増えて外出が面倒だから、利尿剤を1回抜こう」
これは命に関わる最も危険な行為です。
心不全の薬(利尿剤、β遮断薬、ACE阻害薬など)は、弱った心臓がなんとか動けるように、医師がミリ単位で調整した「命綱」です。
たった1日飲み忘れるだけで体内に水分が溜まり始め、数日後には呼吸困難で救急搬送……というケースは後を絶ちません。
2. 「過度な安静」と「急な負荷」の極端な生活
心不全のリハビリテーションにおいて、運動のバランスは非常に重要です。
やってはいけない「動きすぎ」
重い荷物を持つ、坂道を急いで登る、熱いお風呂に長湯する。
→これらは心臓に急激な負荷をかけます。
やってはいけない「動かなすぎ」
→「怖いから」と一日中寝てばかりいると、筋力が落ちて心臓のポンプ機能をサポートできなくなります(廃用症候群)。
「息切れしない程度」の散歩などは推奨されますが、医師から指示された心拍数や活動範囲を必ず守ってください。
「疲れたな」と感じる前に休むのが鉄則です。
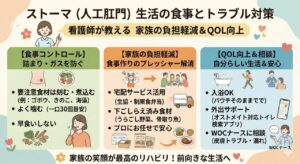
3. 「塩分」と「水分」の過剰摂取【最重要】
再入院のトリガー(引き金)として最も多いのが、食事管理の失敗です。
「今日はしょっぱいものを食べすぎたから、水をたくさん飲んで薄めよう」。
→これは健康な人の理屈であり、心不全の方にとっては自殺行為に等しいです。
なぜ「塩分」が心臓を溺れさせるのか
なぜ医師や看護師が、口を酸っぱくして「塩分制限」と言うのか。
そのメカニズムを知れば、怖くて塩分を摂れなくなるはずです。
✅STEP 1:塩分を摂りすぎる
→血液中の塩分濃度が高まります。
✅STEP 2:喉が渇き、水を飲む
→体は濃度を薄めようとして水分を欲し、体内に水を溜め込みます(血液量が増加)。
✅STEP 3:心臓がパンクする
→増えすぎた血液を、弱ったポンプ(心臓)は送り出すことができません。処理しきれなかった水分は血管から染み出します。
✅STEP 4:肺が水浸しになる(肺水腫)
→行き場を失った水は「肺」に溜まります。陸上にいながら溺れている状態になり、激しい呼吸困難に襲われます。
緊急事態のサイン:体重増加
「数日で体重が2kg増えた」場合、それは脂肪ではなく「水」です。
心不全が悪化している危険なサインですので、すぐに受診の相談をしてください。
「塩分1日6g」を家庭で守る難しさ
高血圧・心不全のガイドラインでは、塩分摂取量は「1日6g未満」が推奨されています。
しかし、これは通常の日本人の平均摂取量(約10〜11g)の約半分です。
- 味噌汁1杯:約1.5g〜2g
- 梅干し1個:約2g
- うどん1杯:約5g(汁まで飲むとそれ以上)
朝昼晩、すべての食事で減塩を意識し、家族とは別の「薄味メニュー」を作り続ける。
しかも、出汁や酸味を駆使して美味しく仕上げる……。
これを退院直後の体で、あるいは仕事や家事に追われるご家族が行うのは、現実的に「限界」があります。
頑張りすぎてストレスが溜まると、交感神経が刺激されて血管が収縮し、結果としてまた心臓に負担がかかるという悪循環に陥ってしまいます。
▼ 再入院を防ぐ「心不全のための食事術」はこちらから


心不全に関するよくある質問
- 退院後、お風呂に入っても大丈夫ですか?
-
医師の許可があれば可能ですが、入り方に注意が必要です。熱すぎるお湯(42℃以上)や、肩まで浸かる全身浴は心臓に大きな負担(水圧と温度変化)をかけます。「ぬるめ(38〜40℃)のお湯」で「みぞおちまでの半身浴」、時間は「10分以内」を目安にしてください。また、脱衣所を暖めて「ヒートショック」を防ぐことも重要です。
- 水分制限と言われましたが、夏場でも飲むのを我慢すべきですか?
-
絶対に自己判断しないでください。脱水も心不全の悪化要因(血栓ができやすくなる等)になります。基本的には医師から指示された「1日〇〇mlまで」という上限を守りますが、猛暑日や発汗量が多い時は調整が必要な場合があります。夏を迎える前に、必ず主治医や訪問看護師に「夏場の水分摂取のルール」を確認しておきましょう。
- 毎日体重を測るように言われましたが、いつ測るのが良いですか?
-
「毎朝、起床後、トイレを済ませて、朝食を食べる前」の決まったタイミングで測るのがベストです。服装もパジャマなど同じ条件にしましょう。「1日で1kg以上、または数日で2〜3kgの急激な増加」があった場合、脂肪ではなく「水(むくみ)」である可能性が高いため、早急に病院へ連絡してください。
- お酒やタバコは少しなら楽しんでも良いでしょうか?
-
タバコは血管を収縮させ、心臓に直接的なダメージを与えるため「禁煙」が絶対条件です。受動喫煙も避けてください。お酒に関しては、少量であれば許可される場合もありますが、アルコール自体が心臓の筋肉を弱める作用を持つこともあります。必ず主治医に確認し、許可された範囲(例:ビール350ml缶1本まで等)を厳守してください。
- 夜寝ていると息苦しくなることがあります。どうすれば良いですか?
-
横になると息苦しく、体を起こすと楽になる症状を「起座呼吸(きざこきゅう)」と呼び、心不全が悪化している典型的なサインです。まずはクッションや背もたれを使って、上半身を高くして休んでください。この症状が出ている時点で肺に水が溜まっている可能性が高いため、翌朝を待たずに受診相談をすることをお勧めします。
- インフルエンザなどのワクチンは打った方が良いですか?
-
強く推奨されます。心不全の方は心臓の予備能力が低いため、風邪やインフルエンザにかかると一気に重症化し、肺炎や心不全の急性増悪を引き起こすリスクが高いです。感染予防は心臓を守ることに直結しますので、インフルエンザワクチンや肺炎球菌ワクチンについては主治医と相談し、積極的に接種を検討してください。
食事管理は「プロ」に任せるのが正解
「再入院を防ぎたい。でも、毎日の厳密な塩分計算は辛い」
そう思うなら、食事の部分だけを「医療的なツール」に頼ってください。
どうか、一人で抱え込まないでください。
賢くプロの力を借りて、息苦しさのない穏やかな毎日を守りましょう。